LIGHTLAB CLINICAL INITIATIVEデータによるPCIでのOCTの有用性
LIGHTLAB STUDYは、カテーテル検査室のワークフロー、安全性、効率性の改善を目的として、日常のOCTワークフローである MLD-MAXを使用した場合に、医師の意思決定やPCI施行時の手技効率にどのような影響が生じるかを評価するようデザインされた米国の多施設前向き観察臨床研究です。
アンギオガイド1で行われる経皮的冠動脈インターベンション(PCI)では、3次元的構造を2次元的に表示し、また、動脈の血管壁までは描写されないため、血管のサイズやプラーク特性を評価することができず、さらにステント留置の結果を直接確認することもできません2。LIGHTLAB STUDYのデータでは、カテーテル検査室における血管造影の限界について理解が進むとともに、OCT使用の有益性が示唆されています。
OCTによって不明瞭な点が解消されると、血管の前処置、ステントのサイズ決定・拡張の判断にも影響します3
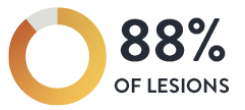

1. OCTは、アンギオガイドの治療戦略に対して、88%の病変で変化をもたらした 3
LIGHTLAB STUDYの結果では、OCTは、アンギオガイドの治療戦略に対して、88%の病変において、手技上の意思決定に変化をもたらし、有害事象の指標となる “ステントの拡張” に影響を与える可能性があることを示した。
過去の複数の研究において、ステントの拡張不良に関連した、重大な有害事象のリスクが増大することが確認されている1。OCTのMLD-MAXワークフローを用いることで、PCI全体を通して治療の意思決定に顕著な変化をもたらし、最終的なステント拡張に影響を及ぼす可能性がある。
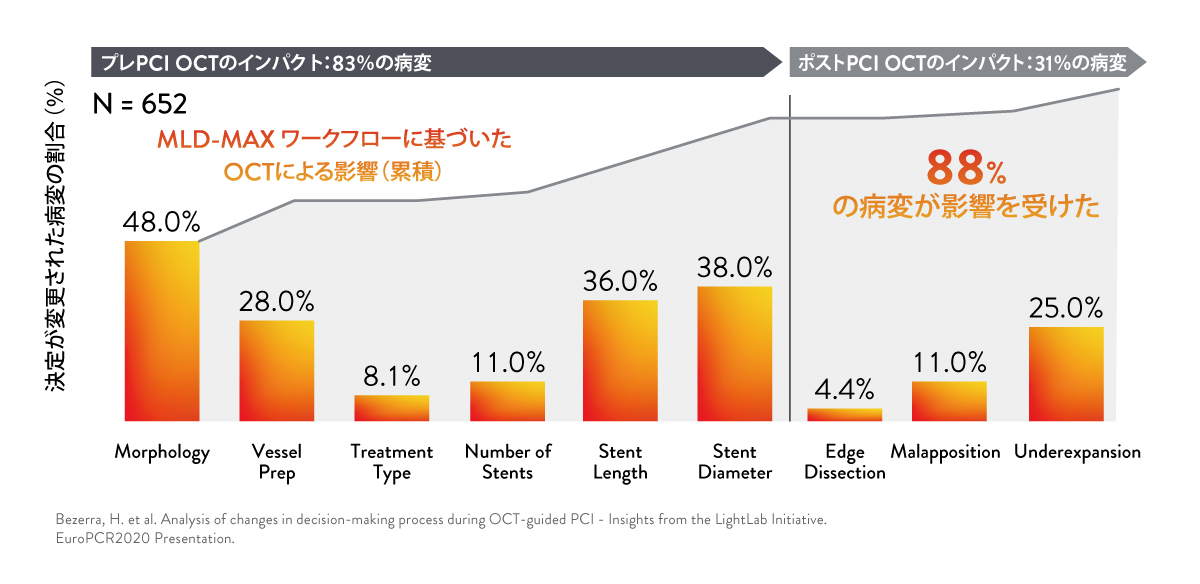
2. OCTは、血管造影における病変の形態評価に影響 3
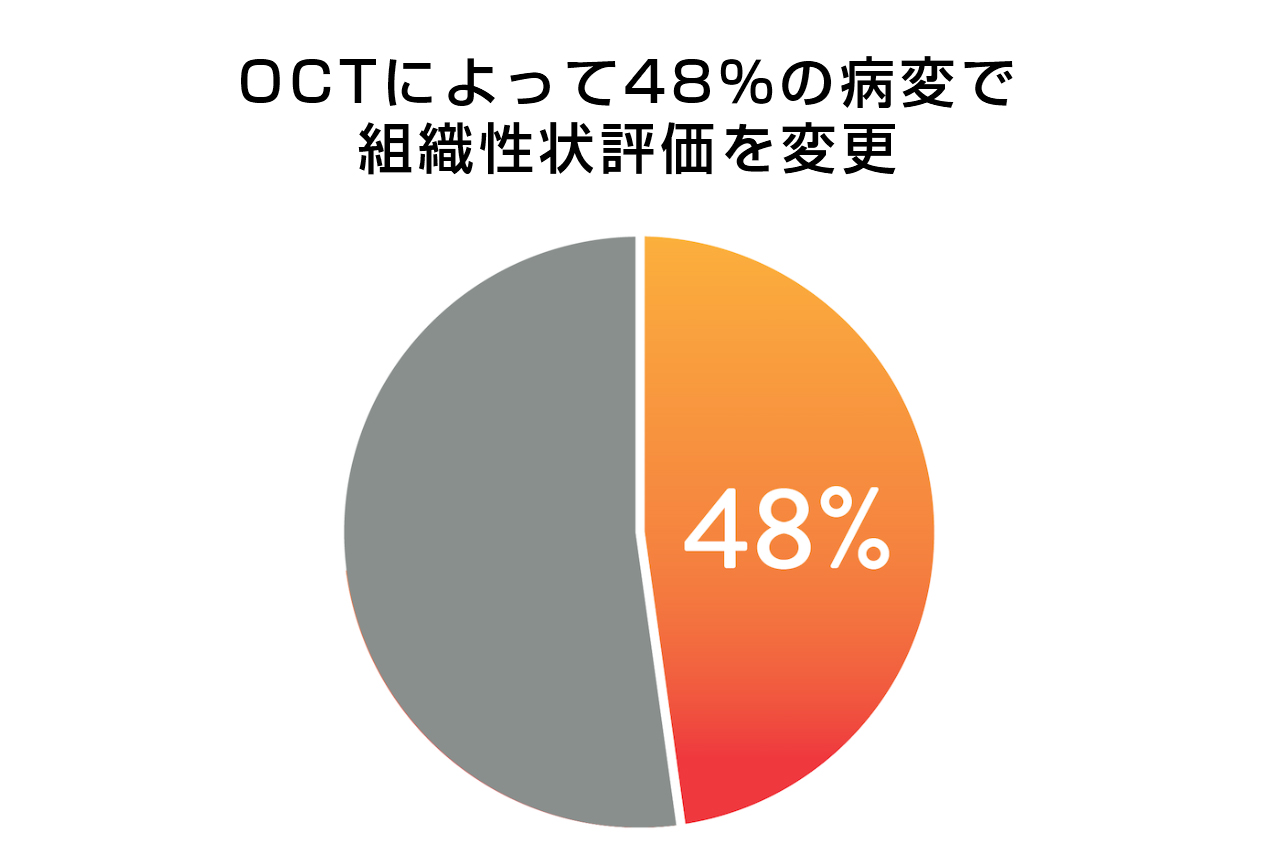
医師がOCTを用いて病変の形態やプラークの組成を評価したところ、約半数(48%)の病変でアンギオガイドでの評価が変更されました。OCTでは高解像度の画像が得られるため、病変の形態に関する情報を詳細に得ることができます。これは特に石灰化が認められる場合、血管の適切な前処置と治療をどのように行うかを判断する上で重要です。石灰化が広範囲に及ぶと、PCI手技や最終的なステント拡張に悪影響を及ぼす可能性があります2。
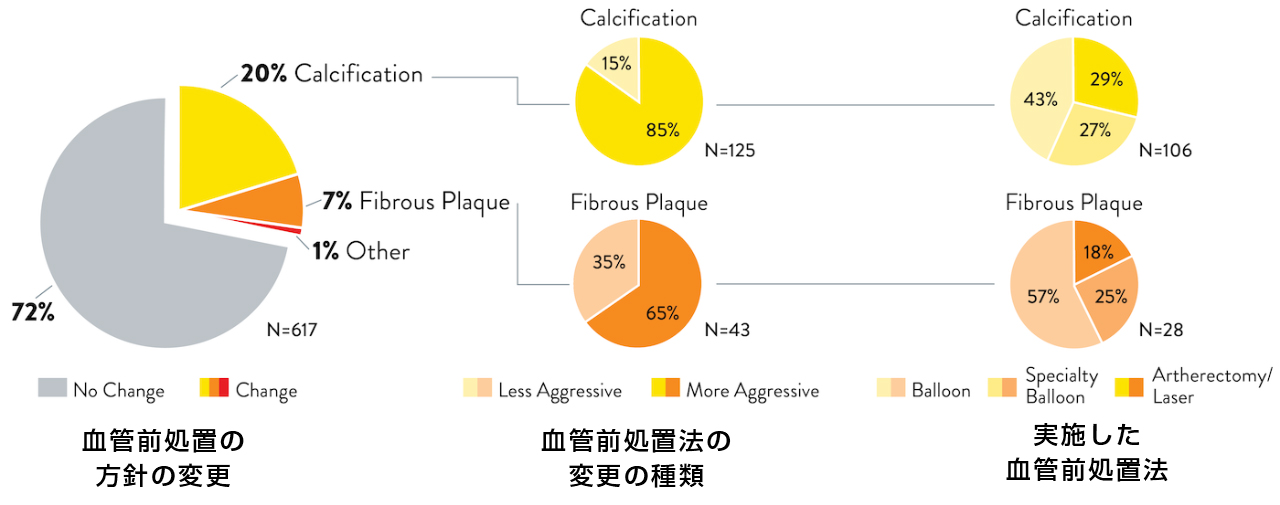
3. OCTによって血管造影での血管前処置の方針を変更4
至適なステント拡張を達成するには、適切な血管評価、病変の前処置、サイズ決定が不可欠です。
医師がOCTで病変の形態と重症度を評価したところ、血管前処置の方針が変更されました。OCTで評価後、血管の前処置方針が変更された主な組織性状は石灰化でした。血管造影では、治療方針に影響を与える形態的な病変の重症度が、実際よりも低く評価されることがあります。
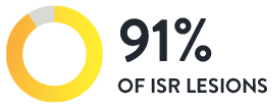
4. PCI施行前のOCT診断は、血管造影による診断/治療戦略に影響 5
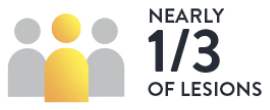
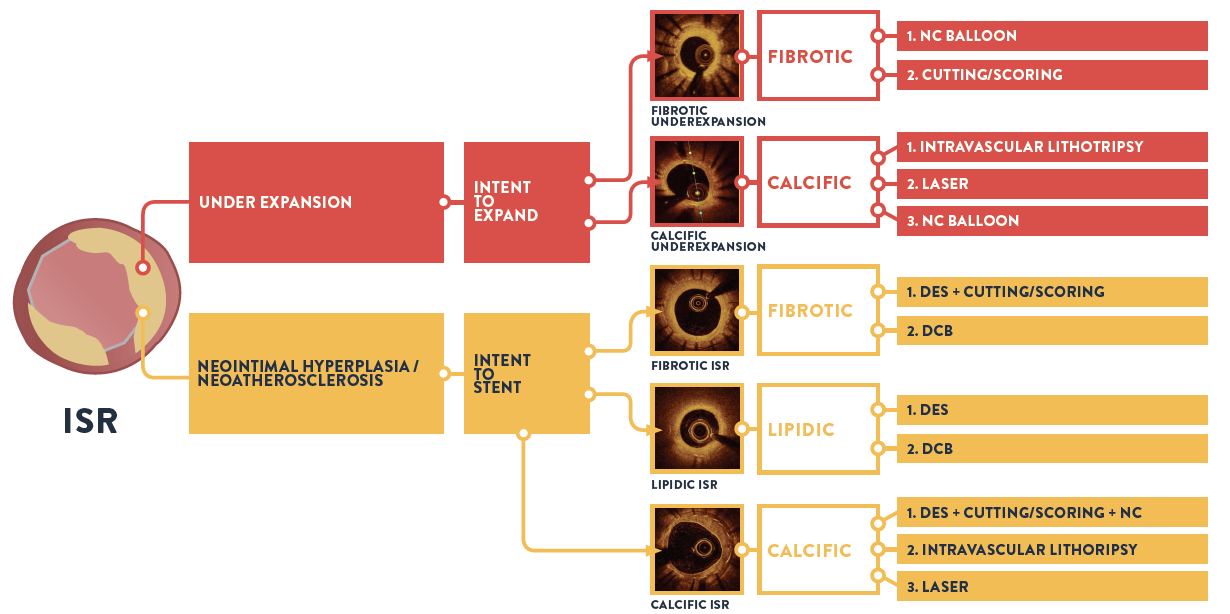
医師がISR病変へのPCI施行前にOCTで診断したところ、91%の病変で血管造影による診断と治療方針が変更されました。OCTは、ISRの治療方針に影響を与えるステント不全のメカニズムを特定するのに役立ちます。LIGHTLAB STUDYでは、ISRのメカニズムに関する血管造影での評価がOCT診断によって変更された病変は48%となっています。そのうち4分の1のISR病変が血管造影では見逃されていました。
ステントの拡張不足によるISRと新生内膜の過形成によるISRでは治療方針が異なるため、ステント不全のメカニズムを特定することは治療計画を立てる上で最も重要です2。ステント不全のメカニズムを理解するためには、血管内イメージングによるISRの分析が不可欠であり、OCTが望ましい手法とされています2。
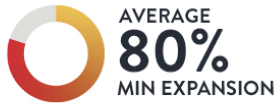
5. MLD-MAXワークフローは、至適なステント拡張を支援6
ステント留置後の後処置前のステント拡張率が平均76%であったことと比較し、MLD-MAXワークフローを用いることで平均80%のステント拡張率改善に貢献することが示されました。LIGHTLAB STUDYおよび登録データにより、OCTを使用して最小ステント面積>4.5mm2または>80%のステント拡張率を達成することは、主要な臨床的有害事象の低下と関連していると報告されています7。
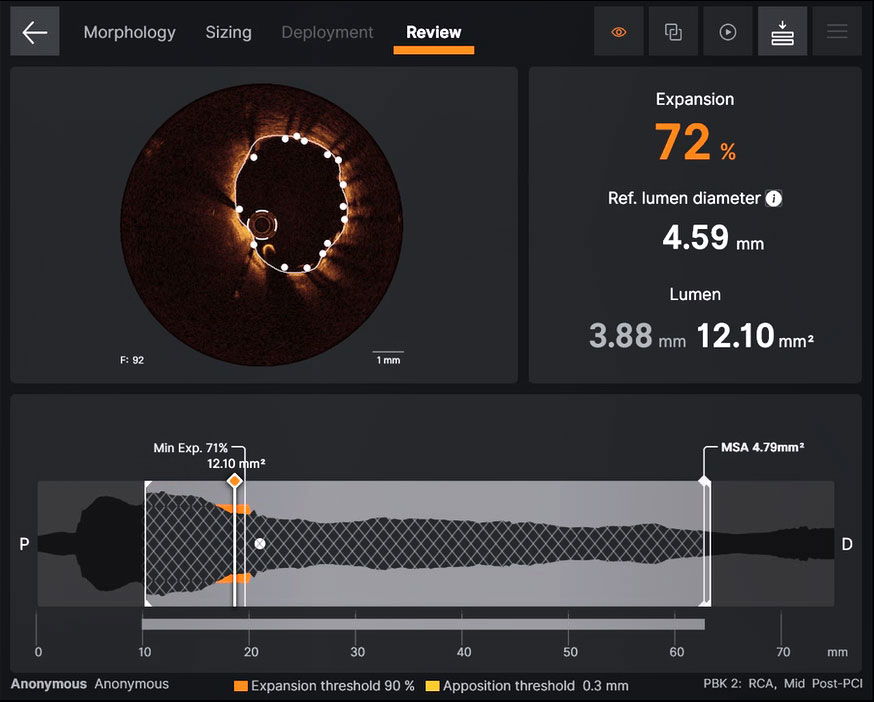
OCTは、拡張不良を自動検出します。 Ultreon™ ソフトウェアは、Minimum Stent Area(MSA)、Minimum Expansion Frame(EXP)を自動測定し表示します。拡張不良のステント部位はオレンジ色で、またマルアポジションは黄色で表示されます8。

参考文献
- Reyes, M. The next innovation in PCI is not a stent. The value of OCT. CathLab Digest. Oct 6, 2019. Volume 27, Issue 10.
- Räber L, et al. Clinical use of intracoronary imaging. Part 1: guidance and optimization of coronary interventions. An expert consensus document of the European Association of Percutaneous Cardiovascular Interventions. Eur Heart J. 2018;39(35):3281-3300.
- Bezerra, H. et al: Analysis of changes in decision-making process during OCT-guided PCI -Insights from the LightLab Initiative. EuroPCR2020 Presentation.
- Croce, K. et al: Optical Coherence Tomography Influences Procedure and Vessel Preparation Decisions During Percutaneous Coronary Intervention– Insights from the LightLab Initiative. TCTConnect2020 Presentation.
- Croce, K. et al: Effect of a Prescriptive Optical Coherence Tomography Guided Strategy on Treatment of In-Stent Restenosis– Insights from the LightLab Initiative. TCTConnect2020 Presentation.
- Bergmark, B. et al: Decision-Making During Percutaneous Coronary Intervention Guided by Optical Coherence Tomography: Insights From the LightLab Initiative. Circ Cardiovasc Interv. 2022;15:e011851. DOI: 10.1161/CIRCINTERVENTIONS.122.011851.
- Razzouk, L. et al. Workflow for Percutaneous Coronary Intervention With Optical Coherence Tomography-Guidance: MAXing the MLD? Circulation: Cardiovascular Interventions. Retrieved from: http://ahajournals.org on November 16, 2022.
- Ultreon™ 1.0 Software Instructions For Use (IFU). Refer to Instructions IFU for additional information.
販売名:SJM FD-OCT Integratedイメージングシステム
医療機器承認番号:22700BZX00153000
分類:管理医療機器
販売名:SJM FD-OCT イメージングシステム
医療機器承認番号:22300BZX00306000
分類:管理医療機器
販売名:SJM OCT イメージングカテーテル
医療機器承認番号:22300BZX00307000
分類:高度管理医療機器
販売名:ドラゴンフライ オプスター OCT イメージングカテーテル
医療機器承認番号:30100BZX00237000
分類:高度管理医療機器
MAT-2501360 v1.0
