Die Daten der LightLab Clinical Initiative belegen die Vorteile der OCT bei der PCI
LightLab ist eine multizentrische, prospektive, beobachtende klinische Initiative zur Bewertung der Auswirkungen der routinemäßigen Verwendung des OCT-Workflows MLD MAX auf die Entscheidungsfindung von Ärzten und auf die Verfahrenseffizienz während der PCI und verfolgt das Ziel, den Arbeitsablauf, die Sicherheit und die Effizienz im Katheterlabor zu verbessern.
Die Perkutane Koronarintervention (PCI) erfolgt meist mittels Angiographie, die eine zweidimensionale Ansicht der dreidimensionalen Struktur bietet.1 Die Angiographie ermöglicht keine Darstellung der arteriellen Gefäßwand, somit auch keine Evaluierung von Gefäßdimension und Plaque-Eigenschaften sowie keine direkte Beurteilung der Ergebnisse von Stent-Implantationen.2 Die aktuellen LightLab-Daten geben weitere Einblicke in die Einschränkungen der Angiographie im Katheterlabor und rücken die Vorteile der OCT-Anwendung in den Blickpunkt.
Die OCT reduziert Unklarheiten, die sich auf Entscheidungen hinsichtlich Gefäßvorbereitung, Stentgröße und Expansion auswirken
OCT changed
angio-based decisions3
OCT changed angio-based
morphology assessment3

Pre-PCI OCT changed angio-based
diagnosis and treatment decisions 5
OCT changed angio-based
vessel prep strategy4
Achieved when following LL
OCT workflow, MLD MAX3
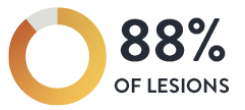
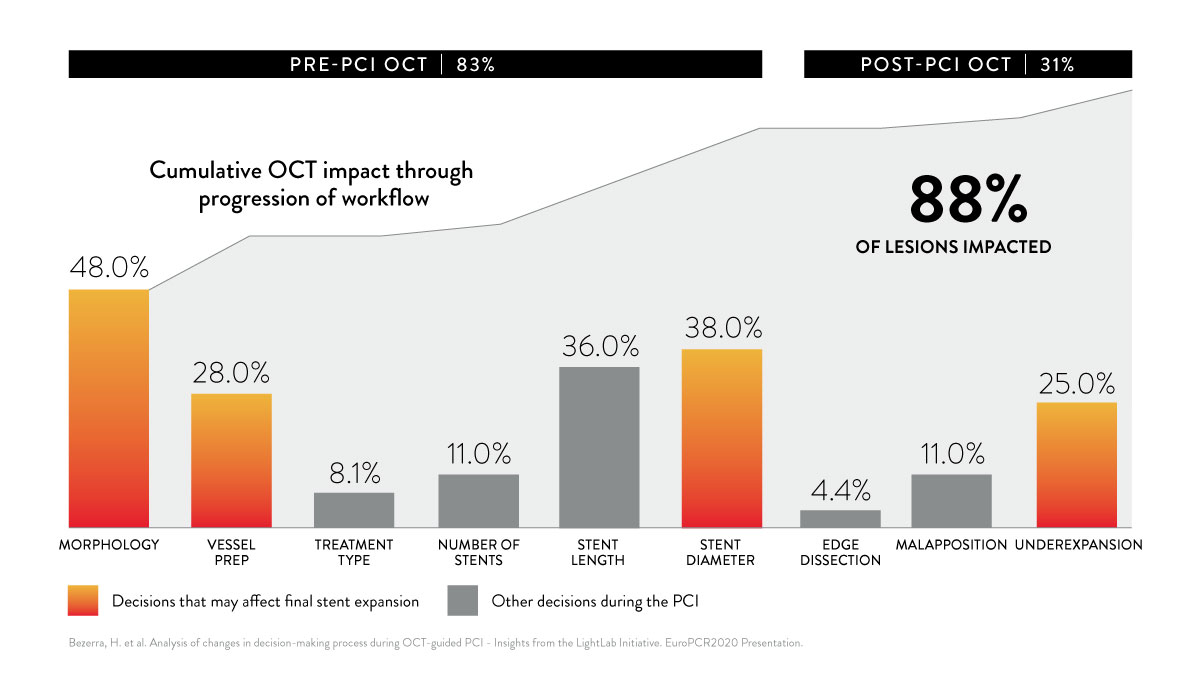
1. OCT führte bei 88 % der Läsionen zur Änderung von angiographisch basierten Entscheidungen3
Wenn Ärzte die gesamte Bandbreite der OCT-Informationen aus dem MLD MAX-Workflow nutzten, änderten sie bei 88 % der Läsionen ihre vorherige, auf Basis der Angiographie getroffene, Beurteilung. Am stärksten wirkte sich MLD MAX auf vor der Stentplatzierung getroffene Entscheidungen zu Morphologiebewertung, Gefäßvorbereitung und Stentgröße aus. Hierbei handelt es sich um wichtige Entscheidungen mit Einfluss auf die endgültige Stentexpansion. Eine optimale Expansion verringert nachweislich die Rate schwerer kardialer Ereignisse während einer PCI.2
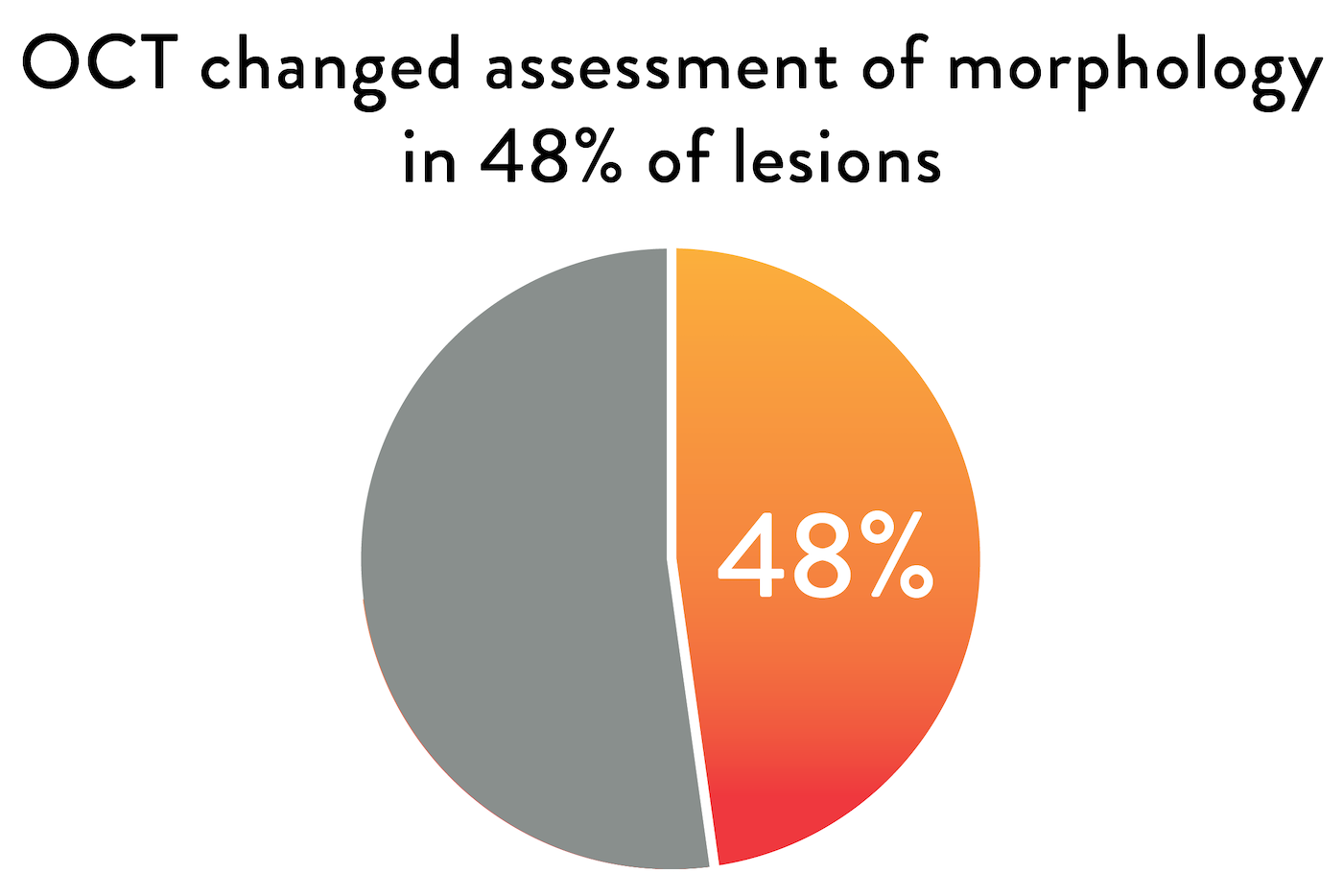
2. Die OCT veränderte die angiographiebasierte Beurteilung der Morphologie bei fast der Hälfte aller Läsionen3
Ärzte, die OCT zur Beurteilung der Läsionsmorphologie und -zusammensetzung verwendeten, änderten ihre angiographiebasierte Beurteilung bei 48 % der Läsionen, also bei etwa der Hälfte. Mit hochauflösenden Bildern liefert die OCT zusätzliche Informationen zur Läsionsmorphologie, die insbesondere bei Kalzifikationen zur adäquaten Vorbereitung und Behandlung des Gefäßes wichtig sind. Eine ausgedehnte Kalzifizierung kann sich negativ auf das PCI-Verfahren und die endgültige Stentausdehnung auswirken.2
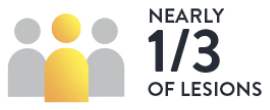
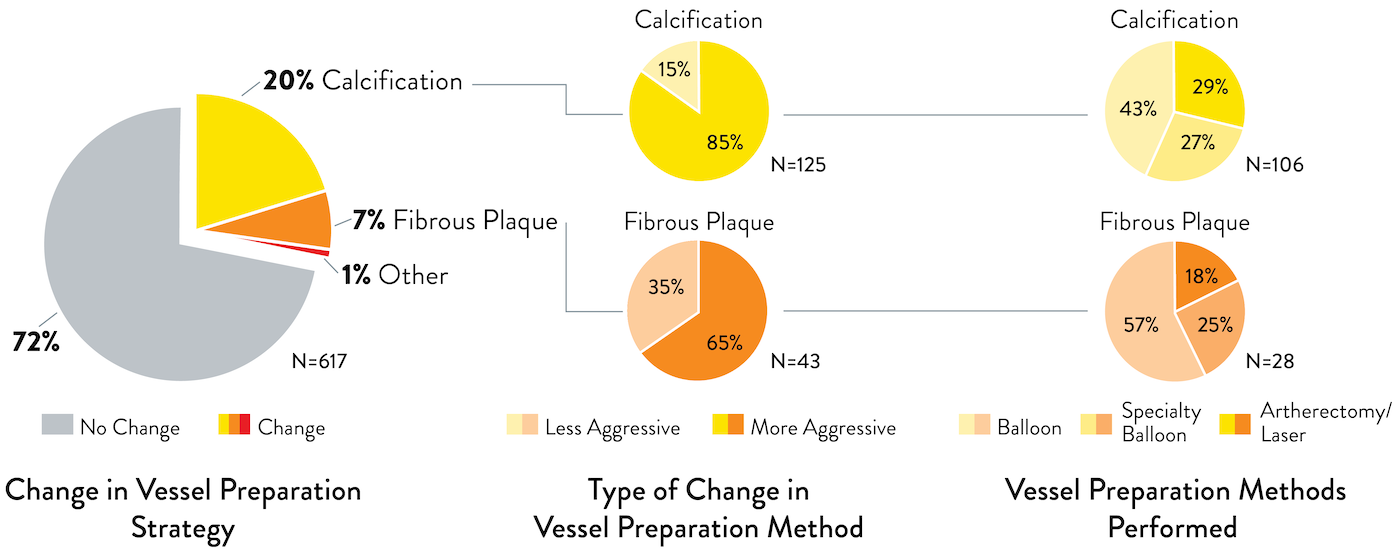
3. Erkenntnisse aus der OCT führten bei fast 1/3 der Läsionen zur Änderung der Vorgehensweise bei der Gefäßvorbereitung4
Korrekte Gefäßbeurteilung, Läsionsvorbereitung und Größenbestimmung sind für die optimale Stentexpansion unerlässlich.
Ärzte, die Morphologie und Schweregrad von Läsionen mithilfe von OCT beurteilten, änderten ihre Strategie zur Gefäßvorbereitung. In den Fällen, in denen die Strategie zur Gefäßvorbereitung geändert wurde, war Kalzifizierung laut OCT die relevanteste Morphologie. Die Angiographie unterschätzt den Schweregrad der morphologischen Läsion, was sich auf die Behandlungsstrategie auswirkt.
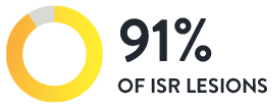
4. Vor der PCI durchgeführte OCT-Untersuchungen führten zur Änderung angiographiebasierter Diagnosen und Behandlungsentscheidungen5
Ärzte, die bei ISR-Läsionen vor der PCI eine OCT-Untersuchung durchführten, änderten in 91 % der betreffenden Fälle ihre angiographiebasierte Diagnose und Behandlungsstrategie. Die OCT kann ISR diagnostizieren und den Mechanismus des Stentversagens exakt identifizieren. Dies wirkt sich auf die ISR-Behandlungsstrategie aus. Bei LightLab änderte die OCT die angiographische Beurteilung des ISR-Mechanismus bei 48 % der Läsionen, wobei ein Viertel dieser Läsionen durch Angiographie nicht als ISR erkannt wurde.
Die Identifizierung des Mechanismus des Stentversagens ist für die Behandlungsplanung von entscheidender Bedeutung, denn die Behandlungsstrategien für ISR unterscheiden sich abhängig davon, ob eine unzureichende Expansion des Stents oder neointimale Hyperplasie vorliegt.2 Die ISR-Analyse mittels intravaskulärer Bildgebung ist für das Verständnis des Stent-Versagens unerlässlich, und OCT ist eine bevorzugte Technologie für die entsprechende Untersuchung.2
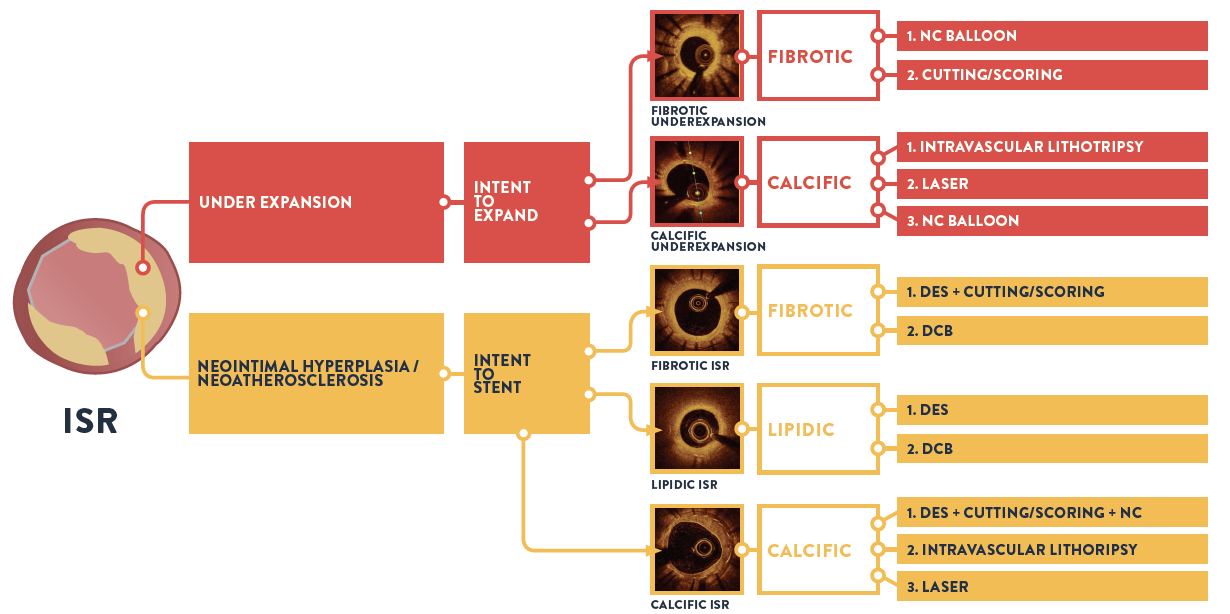
Algorithm adapted from: Ziad Ali, MD. CHIP guided by OCT, A Case Based Discussion, TCT 2017
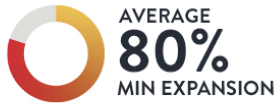
5. Optimale Stentexpansion mit dem MLD MAX-Workflow3
Das Erreichen einer optimalen Expansion verringert nachweislich die Rate schwerer kardialer Ereignisse während einer PCI.2 Operateure erreichten bei Anwendung des LightLab-Workflows MLD MAX eine minimale Stentexpansion von durchschnittlich 80 %.
Mit OCT lässt sich eine Unterexpansion leicht erkennen. Im Tapered Reference Mode, der auf der natürlichen Gefäßverjüngung beruht und Factoring in Seitenarmen berücksichtigt, berechnet die OCT-Software automatisch den prozentualen Expansionsprozentsatz und hebt Unterexpansionsbereiche in rot und gut expandierte Bereiche in weiß hervor (s. unten).
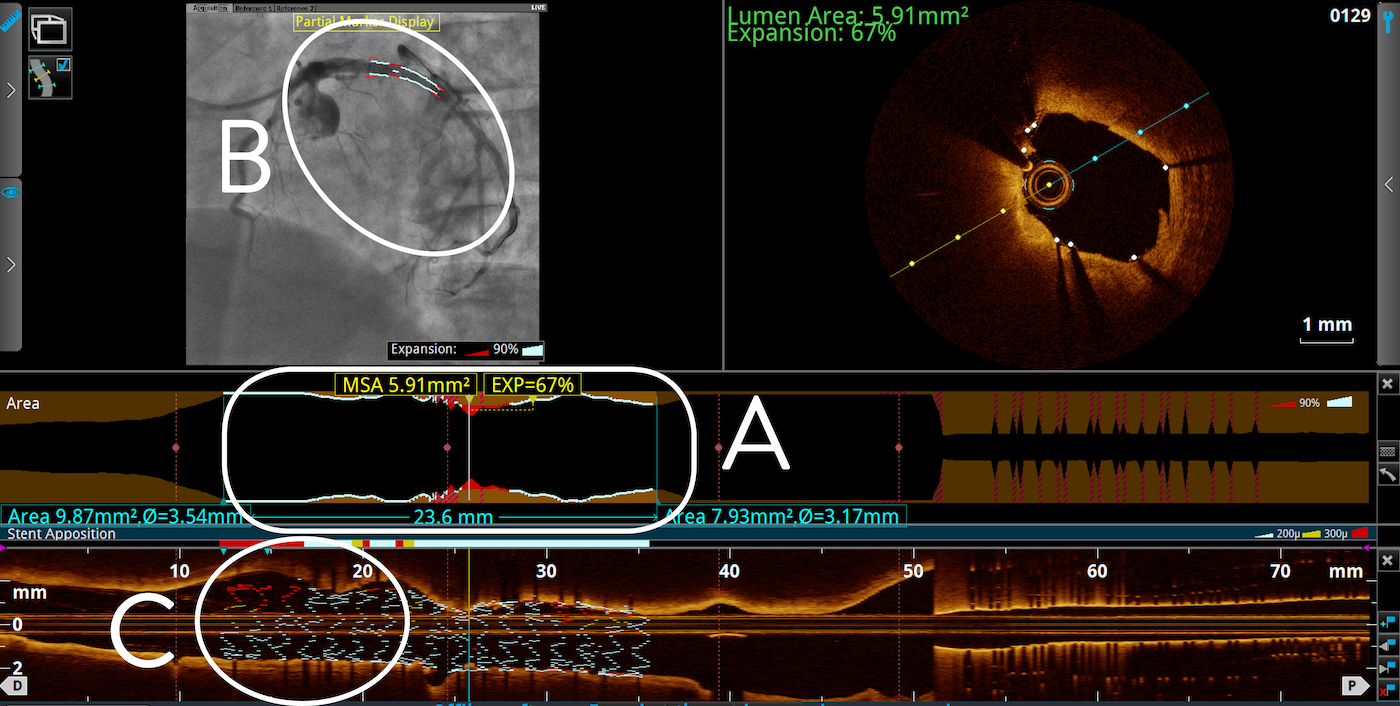
Example 1: OCT software detected 67% stent expansion (A) meaning the stent is underexpanded based on the recommended expansion targets2 of MSA ≥ 80% or >90%. The software highlighted underexpansion in red, and well-expanded areas in white which can also be seen on the angio co-registration feature (B) and on the rendered stent feature (C).
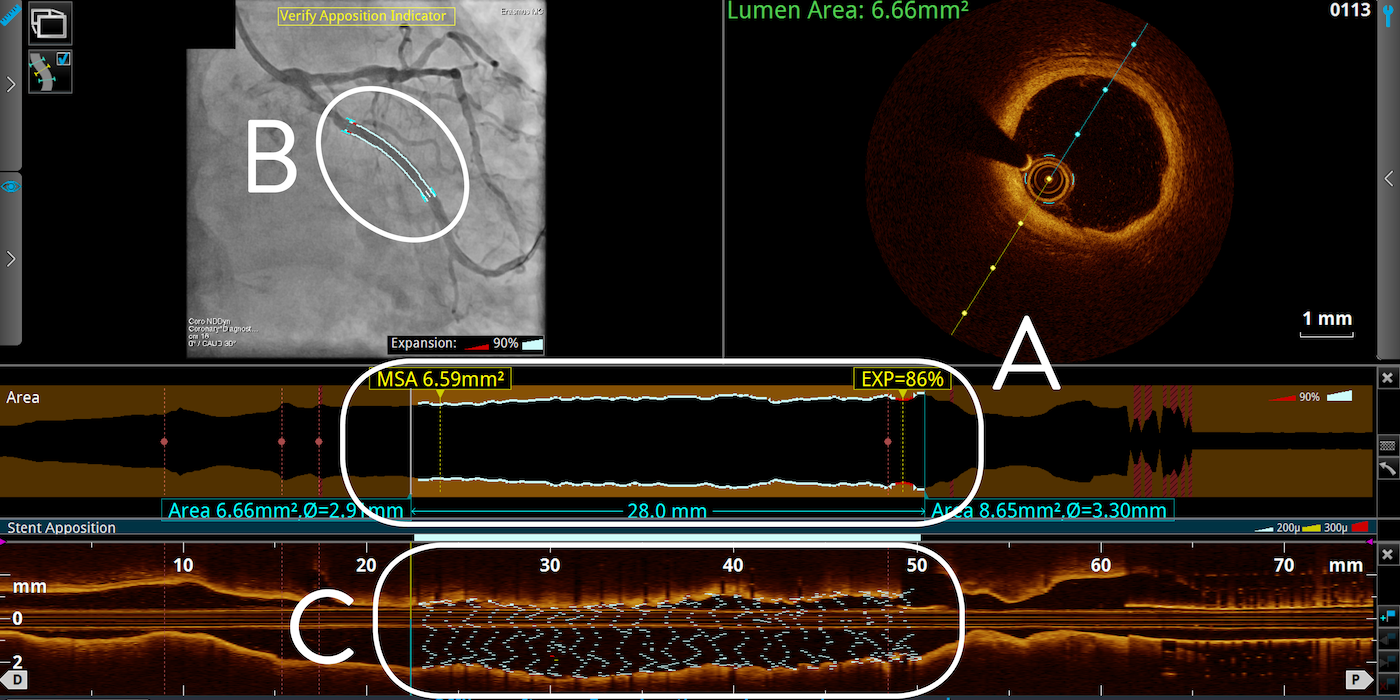
Example 2: OCT software detected 86% stent expansion (A) and it is highlighted in white to indicate well-expanded stent based on the recommended expansion targets2 of MSA ≥ 80% or >90%. The software highlighted well-expanded stent in white on angio co-registration feature (B) and rendered stent feature (C).
Literaturhinweise
- Reyes, M. The next innovation in PCI is not a stent. The value of OCT. CathLab Digest. Oct 6, 2019. Volume 27, Issue 10.
- Räber L, et al. Clinical use of intracoronary imaging. Part 1: guidance and optimization of coronary interventions. An expert consensus document of the European Association of Percutaneous Cardiovascular Interventions. Eur Heart J. 2018;39(35):3281-3300.
- Bezerra H, et al.: Analysis of changes in decision-making process during OCT-guided PCI -Insights from the LightLab Initiative. EuroPCR2020 Presentation.
- Croce, K. et al: Optical Coherence Tomography Influences Procedure and Vessel Preparation Decisions During Percutaneous Coronary Intervention– Insights from the LightLab Initiative. TCTConnect2020 Presentation.
- Croce, K. et al: Effect of a Prescriptive Optical Coherence Tomography Guided Strategy on Treatment of In-Stent Restenosis– Insights from the LightLab Initiative. TCTConnect2020 Presentation.
MAT-2112903 v1.0
