Klinische Ergebnisse
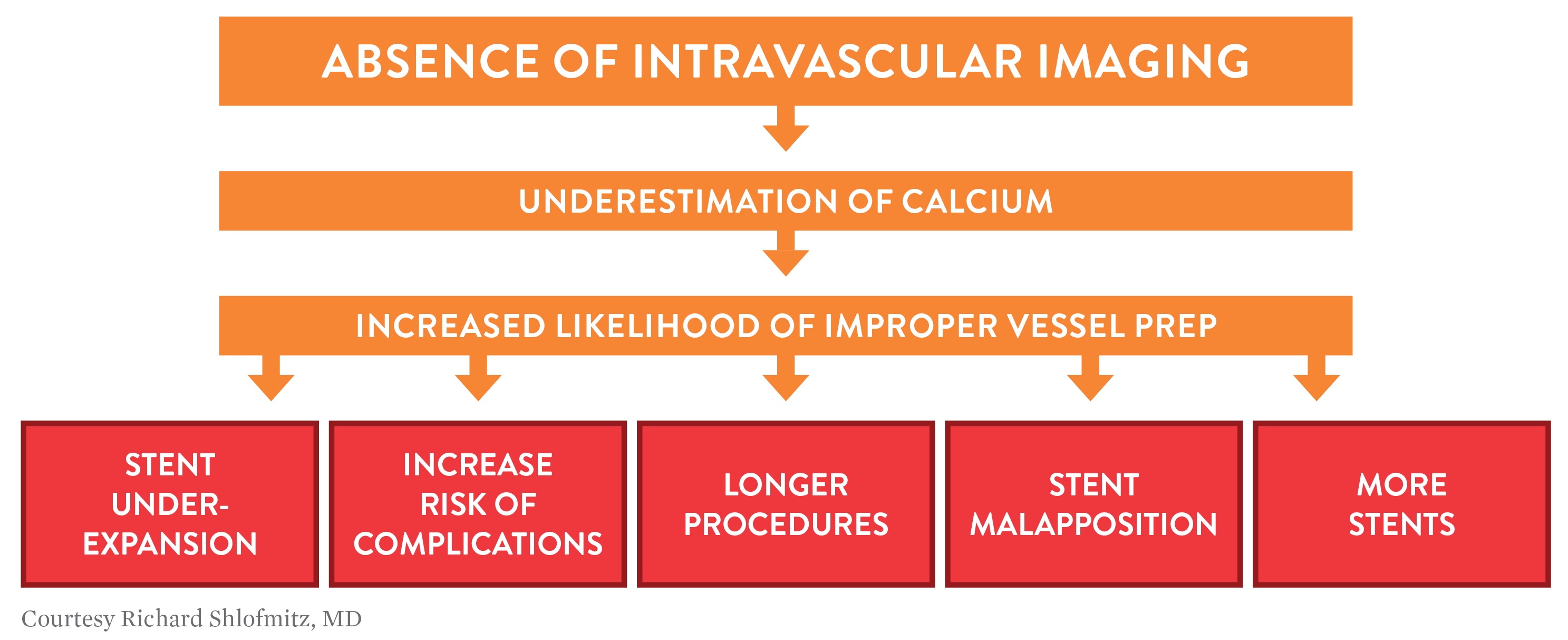
Risiko der Abhängigkeit von angiographischen Untersuchungen
„Seit Jahrzehnten wird die perkutane Koronarintervention (PCI) trotz ihrer gut dokumentierten Einschränkungen größtenteils ausschließlich von der Angiographie bestimmt. Die Angiographie bietet eine zweidimensionale Ansicht einer dreidimensionalen Struktur und ist kaum in der Lage, die Zusammensetzung der Koronararterie präzise zu bestimmen. Darüber hinaus quantifiziert die Angiographie den Schweregrad und die Ablagerungsstellen von Kalzium schlecht und liefert weder Informationen zur Plaque-Morphologie noch hochgenaue und reproduzierbare Werte über die Lumengröße. Die optische Kohärenztomographie (OCT) liefert Bilder mit der höchsten Auflösung (10–20 μm) und verspricht, die Art und Weise zu verändern, wie Patienten behandelt werden.“1
Welche klinischen Daten unterstützen die intravaskuläre Bildgebung mit OCT?
Mehrere Studien zur OCT-geführten PCI im Vergleich zur Angiographie allein deuten darauf hin, dass die intravaskuläre Bildgebung mit OCT mit einer besseren klinischen Leistungsfähigkeit assoziiert ist.3
Studien zu OCT-geführter PCI im Vergleich zu Angiographie-Studien
| STUDIE | GRÖSSE | ERGEBNISSE |
|---|---|---|
| CLI-OPCI I (EuroIntervention, 2012) | 335Pat. mit OCT-Führung im Vergleich zu 335Pat. mit Angio-Führung | Verringerte Mortalität und Zahl von schwerwiegenden unerwünschten Herzereignissen (major adverse cardiac events, MACE) bei Patienten mit OCT-geführter Intervention1 |
| ILUMIEN I (EHJ, 2015) | 418Pat. | OCT-Bildgebung beeinflusste die Entscheidungsfindung des Arztes vor der PCI in 57% und nach der PCI in 27% aller Fälle.2 |
| ILUMIEN III (LANCET, 2016) | 450Pat. (158OCT, 146IVUS, 146ANGIO) | Die OCT-geführte PCI führte im Vergleich zur angiographiegeführten PCI zu einer hervorragenden Stentausdehnung und einem besseren Behandlungserfolg.3 |
| DOCTORS (CIRC 2016) | 240Pat. NSTEMI | Bei Patienten mit akutem Koronarsyndrom ohne ST-Segment-Hebung ist die OCT-geführte PCI mit einer höheren FFR nach dem Eingriff assoziiert als die angiogeführte PCI.4 |
| PAN-LONDON (JACC CARD INT, 2018) | 1.149Pat. OCT, 10.971Pat. IVUS, 75.046Pat. ANGIO | Die OCT-geführte PCI war mit verbesserten Behandlungsergebnissen, weniger im Krankenhaus auftretenden Ereignissen und einer besseren langfristigen Überlebensrate im Vergleich zur standardmäßigen angiographiegeführten PCI assoziiert.5 |
1. CLI-OPCI: DOI: 10.4244/EIJV8I7A125 2. ILUMIEN I European Heart Journal (2015) 36, 3346–3355 doi:10.1093/eurheartj/ehv367 3. ILUMIEN III: Lancet: https://doi.org/10.1016/S0140-6736(16)31922-5 4. DOCTORS: https://doi.org/10.1161/CIRCULATIONAHA.116.024393Circulation. 2016;134:906–917 5. Pan London: JACC Cardiovasc Interv. 2018 Jul 23;11(14):1313-1321. doi: 10.1016/j.jcin.2018.01.274.
Studien zur intravaskulären Bildgebung im Vergleich mit Angiographie-Studien
Ein großer Evidenzkorpus aus randomisierten Studien, Beobachtungsstudien und Metaanalysen zeigt, dass die intravaskuläre Bildgebung mit einer verringerten Mortalität durch MACE, MI, Schlaganfall und kardiovaskuläre Erkrankungen assoziiert ist.4
1. Studien ULTIMATE, ADAPT-DES, IVUS XPL*
ULTIMATE5, ADAPT-DES6 und IVUS XPL7 haben gezeigt, dass die bildgeführte PCI im Vergleich zur angiographiegeführten PCI das Risiko von kardiovaskulärem Tod, TVF (target vessel failure, Zielgefäßversagen) und MACE (major adverse cardiac events, schwerwiegende unerwünschte Herzereignisse) verringert.
*ULTIMATE, ADAPT-DES und IVUS XPL sind IVUS-Untersuchungen (intravaskulärer Ultraschall) im Vergleich zu Angiographie-geführten PCI-Untersuchungen.

ULTIMATE ist eine kürzlich durchgeführte randomisierte kontrollierte klinische Studie, die zeigt, dass sich die Behandlungsergebnisse verbessern, wenn die Ärzte eine Stentexpansion von mehr als 90 % erreichen.5 Patienten, bei denen diese Optimierungsziele erreicht wurden, wurden als „optimale PCI“-Fälle eingestuft. Bei ihnen verlief die Behandlung deutlich besser als bei Patienten, die keine optimierten Ziele erreicht haben.
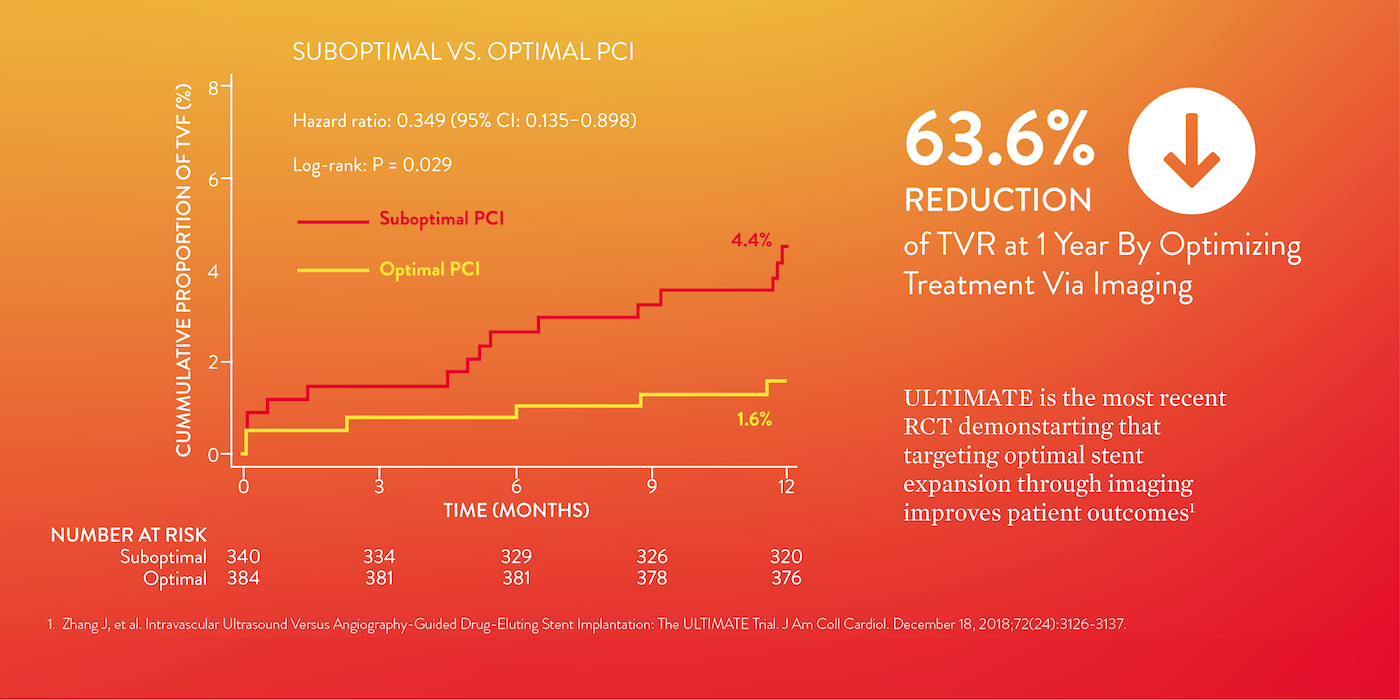
Eine optimale Expansion führt nachweislich zur Verringerung der Häufigkeit unerwünschter Herzereignisse.8 Während der PCI ist eine unzureichende Expansion des Stents ein Indikator für unerwünschte Ereignisse wie Stentthrombose und Restenose.8

2. Metaanalysen von 20 DES-Studien (n = 29.068)
Die IVUS-geführte Stentimplantation war mit besseren klinischen Ergebnissen assoziiert als die angiographiegeführte DES-Implantation.9
Ergebnisse:
| TOD |
|---|
| OR 0,62 (KI: 0,54–0,71), p<0,001 |
| MACE |
|---|
| OR 0,77 (KI: 0,71–0,83), p<0,001 |
| STENTTHROMBOSE |
|---|
| OR 0,59 (KI: 0,47–0,73), p<0,001 |
| TVR |
|---|
| OR 0,82 (KI: 0,68–0,98), p=0,03 |
Abk.: MACE = schwerwiegende unerwünschte Herzereignisse (major adverse cardiac events); OR = Risikoverhältnisse (odds ratios); KI = Konfidenzintervalle
Diagrammdatenquelle: Zhang Y et al. BMC Cardiovasc Dis 2015;15:153
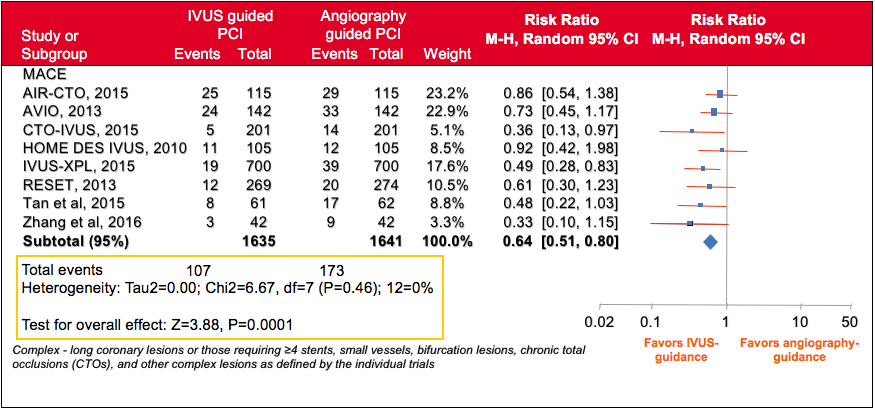
3. Metaanalysen zu komplexen Koronarläsionen
Metaanalysen von 8 Studien (3.276 Patienten, 1.635 IVUS-geführt und 1.641 angiographiegeführt; mit einer mittleren Nachsorge von 1,4 ± 0,5 Jahren) zeigen eine deutliche Reduzierung von MACE, TVR und TLR bei IVUS-geführter DES-Implantation bei komplexen Koronarläsionen.10
Literaturhinweise
- Reyes, M. The next innovation in PCI is not a stent. The value of OCT. CathLab Digest. Oct 6, 2019. Volume 27, Issue 10.
- Bezerra, H. Intravascular OCT in PCI. American College of Cardiology. June 13, 2016.
- Prati F., et al. Angiography alone versus angiography plus optical coherence tomography to guide decision-making during percutaneous coronary intervention: the Centro per la Lotta contro l’Infarto-Optimisation of Percutaneous Coronary Intervention (CLI-OPCI) study. EuroIntervention, 2012.
- Jones D. A., et al. Angiography Alone Versus Angiography Plus Optical Coherence Tomography to Guide Percutaneous Coronary Intervention: Outcomes From the Pan-London PCI Cohort. JACC Cardiovascular Interventions, 2018 Jul 23;11(14):1313-1321.
- Zhang J, et al. Intravascular ultrasound versus angiography-guided drug-eluting stent implantation: the ULTIMATE trial. J Am Coll Cardiol. 2018;72(24):3126-3137
- Dohi T, et al. Etiology, Frequency, and Clinical Outcomes of Myocardial Infarction After Successful Drug-Eluting Stent Implantation Two-Year Follow-Up From the ADAPT-DES Study Cardiac Catheterization. Circulation: Cardiovascular Interventions. 2015, Vol. 8, No.12.
- Hong M et al., IVUS-XPL 5 Year Outcomes, TCT 2019.
- Räber L, et al. Clinical use of intracoronary imaging. Part 1: guidance and optimization of coronary interventions. An expert consensus document of the European Association of Percutaneous Cardiovascular Interventions. Eur Heart J. 2018;39(35):3281-3300.
- Zhang Y, et al. Comparison of intravascular ultrasound guided versus angiography guided drug eluting stent implantation: a systematic review and meta-analysis. BMC Cardiovascular Disorders, 2015.
- Bavishi C, G. Stone, et al. Intravascular ultrasound–guided vs angiography-guided drug-eluting stent implantation in complex coronary lesions: Meta-analysis of randomized trials. AHJ, 2017, Vol. 185, pp.26-34.
MAT-2112905 v1.0
