Angiographie zeigt nicht das ganze Bild
Etwa 112 Millionen Menschen weltweit sind von Angina pectoris (AP) betroffen und werden einer Koronarangiographie unterzogen, der primären diagnostischen Untersuchung bei AP.1 Leider ist die Angiographie auf die Beurteilung der epikardialen Arterien beschränkt und lässt keine Beurteilung der Mikrozirkulation zu, die maßgeblich für die Regulierung und Verteilung des Blutflusses im Myokard verantwortlich ist.2 Zudem bleibt bei Patienten mit Ischämie und nicht-obstruktiver koronarer Herzkrankheit (INOCA) nach Angiographie allzu oft die Diagnose aus.3 Etwa 40 bis 60 % der Patienten mit chronischem Koronarsyndrom (CCS), die einer Angiographie unterzogen werden, leiden an INOCA und ein großer Teil dieser Patienten weist eine Koronare Mikrovaskuläre Dysfunktion (CMD) auf.4,5 Eine fachgerechte Diagnose der CMD und entsprechende Behandlung ist die einzige Möglichkeit, die Ergebnisse bei diesen Patienten mit hohem Risiko für schwere unerwünschte Herzereignisse (MACE) zu verbessern.4
Die Unsicherheit bei mikrovaskulären Erkrankungen für den Arzt und den Patienten
Javier Escaned MD, PhD, Madrid, Spanien
WELCHEN NUTZEN PATIENTEN AUS DER DIAGNOSE EINER MIKROVASKULÄREN DYSFUNKTION ZIEHEN
Die kürzlich durchgeführte Coronary Microvascular Angina (CorMica)-Studie ergab, dass es für Patienten von Vorteil sein kann, wenn eine Koronare Mikrovaskuläre Dysfunktion genau diagnostiziert und angemessen behandelt wird:6
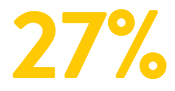
VERBESSERUNG DES SCHWEREGRADS DER ANGINA†
Nachhaltige Verbesserung der Angina unter CMD-Behandlung6,†
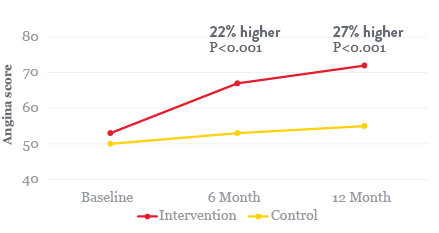
Die Daten der CorMicA-Studie6 zeigen, dass eine adäquate Beurteilung und optimale Behandlung von Patienten mit Ischämie ohne obstruktive KHK (INOCA) Folgendes ermöglichen kann:
- Symptome des Patienten lindern
- Lebensqualität (QOL) der Patienten verbessern
- Ressourcenverbrauch im Gesundheitswesen reduzieren
Wenn weniger Termine zur Diagnose und Behandlung im Katheterlabor notwendig sind, können die Gesamtkosten für die Gesundheitsversorgung entsprechend gesenkt werden.
HERAUSFORDERUNGEN BEI DER DIAGNOSTIK ZUGRUNDE LIEGENDER URSACHEN VON BRUSTSCHMERZEN
Die ischämische Herzerkrankung ist weiterhin die weltweit häufigste Todesursache.7 Auch wenn Brustschmerzen oft ischämisch bedingt sind, können sie viele Ursachen haben (siehe Abbildung).8 Wenn Brustschmerzen durch Ischämie (Angina) verursacht werden, hängt die fachgerechte Behandlung von der genauen Identifizierung und Behandlung der zugrunde liegenden Ursache der Angina ab.
Im Folgenden finden Sie einige der strukturellen und funktionellen Ursachen der wiederkehrenden oder persistierenden Angina pectoris trotz nicht obstruktiver koronarer Herzkrankheit.9
WIEDERKEHRENDE ODER PERSISTIERENDE ANGINA PECTORIS
Strukturelle Ursachen9
- In-Stent-Restenose
- Stentthrombose
- Progression der Atherosklerose in anderen Segmenten
- Unvollständige Revaskularisierung
- Diffuse Atherosklerose ohne fokale Stenose
- Vorhandensein von Myokardbrücken
Funktionelle Ursachen9
- Koronare Mikrovaskuläre Dysfunktion
- Epikardiale Vasospasmen
- Stentbedingte mechanische Dehnung der Arterienwand
DIE HÄUFIGE DIAGNOSE EINER ISCHÄMIE MIT NICHTOBSTRUKTIVER KORONARER HERZKRANKHEIT (INOCA)
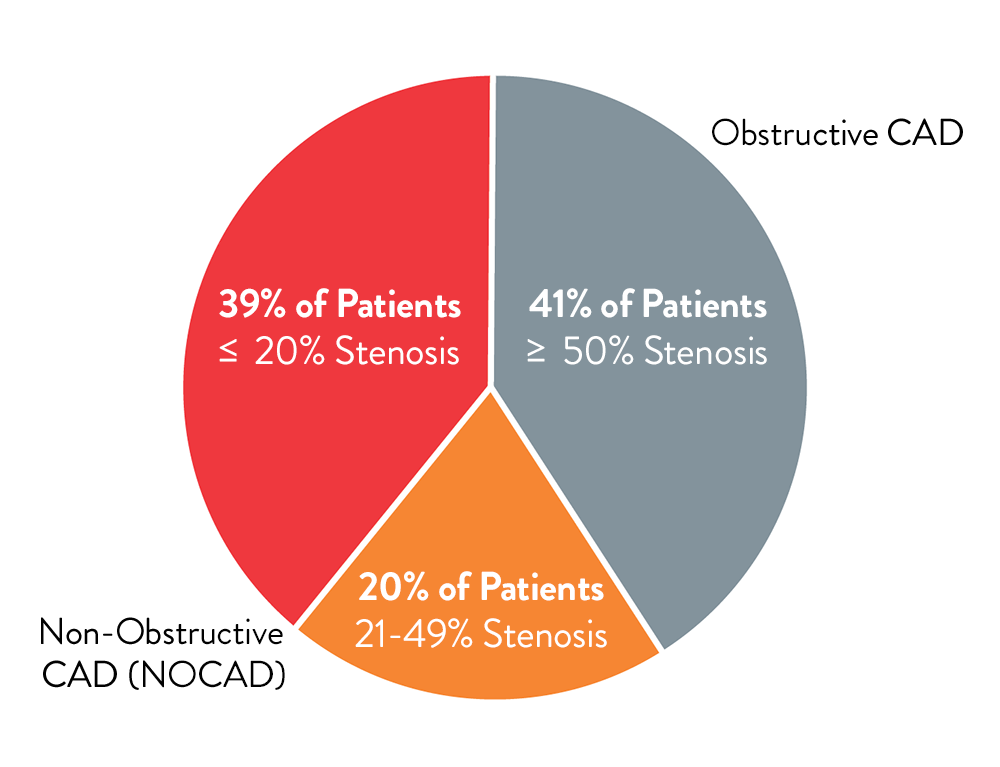
Bei nur 41 % der Patienten, die auf eine AP untersucht werden, wird eine obstruktive chronische koronare Herzkrankheit festgestellt.4 Die Mehrheit (59 %) weist keine angiographischen Anomalien auf4, leidet aber dennoch an Symptomen einer KHK.10
20 bis 30 % der Patienten leiden innerhalb eines Jahres nach einer perkutanen Koronarintervention (PCI) an einer rezidivierenden AP.11
INOCA-Patienten mit persistierender AP bleiben häufig unterdiagnostiziert. Ohne eine eindeutige Diagnose und Behandlung kann dies zu rezidivierenden Krankenhausaufenthalten, einer schlechten funktionellen Gesundheit und kardiovaskulären Komplikationen führen.12
Bei bis zu 50 bis 65 % der Patienten mit AP, jedoch ohne obstruktive KHK wird angenommen, dass sie an einer Koronaren Mikrovaskulären Dysfunktion (CMD) leiden.8
Erfahren Sie mehr über die INOCA-Diagnose und das Patientenmanagement
Literaturhinweise
- Kunadian V, Chieffo A, Camici PG et al. An EAPCI Expert Consensus Document on Ischaemic with Non-Obstructive Coronary Arteries in Collaboration with European Society of Cardiology Working Group on Coronary Pathophysiology & Microcirculation Endorsed by Coronary Vasomotor Disorders International Study Group. European Heart Journal. 2020;0:1-21.
- Taqueti VR, Di Carli MF. Coronary microvascular disease pathogenic mechanisms and therapeutic options: JACC state-of-the-art review. J Am Coll Cardiol. 2018;72:2625–2641. doi:10.1016/j.jacc.2018.09.042.
- Jespersen L, Hvelplund A, Abildstrøm SZ, et al. Stable angina pectoris with no obstructive coronary artery disease is associated with increased risks of major adverse cardiovascular events. Eur Heart J. 2012;33:734-744. doi:10.1093/eurheartj/ehr331.
- Patel MR, Peterson ED, Dai D, et al. Low diagnostic yield of elective coronary angiography. N Engl J Med. 2010;362:886-895. doi:10.1056/NEJMoa0907272.
- Maas A, et al. Microvascular angina: diagnosis, assessment, and treatment. EMJ Int Cardiol. 2019; 7[Suppl 1]2-17.
- Ford TJ, Stanley B, Sidik N, et al. 1-year outcomes of angina management guided by invasive coronary function testing (CorMicA). J Am Coll Cardiol Intv. 2020;13:33-45.
- Wang H, Naghavi M, Allen C, et al. Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980–2015: a systematic analysis for the Global Burden of Disease Study 2015. Lancet 2016;388:1459-544.
- Marinescu MA, Löffler AI, Ouellette M, et al. Coronary microvascular dysfunction and microvascular angina: a systematic review of therapies. JACC Cardiovasc Imaging. 2015;8:210-220. doi:10.1016/j.jcmg.2014.12.008.
- Niccoli G, Montone RA, Lanza GA, et al. Angina after percutaneous coronary intervention: the need for precision medicine. Int J Cardiol. 2017;248:14-19. doi: 10.1016/j.ijcard.2017.07.105.
- Ford TJ, Berry C. How to diagnose and manage angina without obstructive coronary artery disease: lessons from the British Heart Foundation CorMicA Trial. Interv Cardiol Rev. 2019;14(2):76-82.
- Jeremias A. Blinded Physiological Assessment of Residual Ischemia after Successful Angiographic PCI. ACC 2019.
- Lee B, Lim H, Fearon WF, et al. Invasive evaluation of patients with angina in the absence of obstructive coronary artery disease. Circulation. 2015;131:1054-1060.
MAT-2112918 v1.0
