Lösungen für das Hämostasemanagement
Abbott ist bestrebt, Lösungen für das Hämostasemanagement bereitzustellen, um Krankenhäuser dabei zu unterstützen, noch erfolgreicher zu sein und dabei zu helfen, dass es Patienten gut geht. Zeitmanagement, Patientenfluss und Personalmanagement, Krankenhauskosten und Durchsatz können die Effizienz des Krankenhauses insgesamt beeinflussen.
Unser Portfolio im Bereich des Hämostasemanagements soll die Krankenhäuser unterstützen, effizient zu arbeiten, durch:
- Frühzeitige Mobilisierung7,8,9
- Verkürzung des Krankenhausaufenthalts des Patienten5,8,9
- Verringerung von Komplikationen6,7
- Verbesserung der Therapieergebnisse der Patienten6,7
- Optimierung der Zeitressourcen des Pflegepersonals8,9
- Steigerung der Effizienz für das Krankenhaus insgesamt8,9
- Verbesserung des Patientenflusses8,9
Gefäßverschlusssysteme
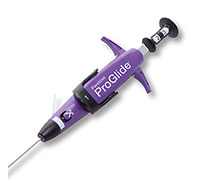
Perclose™ ProStyle™ Nahtverschlusssystem (SMCR)
- Das Perclose™ ProStyle™ Nahtverschlusssystem (SMCR) ist die nächste Generation des bewährten Perclose ProGlide™ Nahtverschlusssystems (SMC).
- Das Perclose™ ProStyle™ System verschließt die Punktionsstelle wie das Perclose ProGlide™ System mit der bewährten, nicht-maskierenden perkutanen Naht. Die primäre Wundheilung wird durch diesen Verschluss gefördert1 und eine direkte Repunktion ist möglich.
- Zu den Verbesserungen des Perclose™ ProStyle™ SMCR-Systems zählen die hochzugsfesten Nadeln für mehr Zuverlässigkeit in komplexen und schwierigen Anatomien sowie die zusätzlichen Referenzmarkierungen für eine noch intuitivere Platzierung. Außerdem wurde der Perclose™ Snared Knot Pusher als zusätzliches Accessoire beigefügt, welcher durch die konische Form mehr taktiles Feedback beim Knotenvorschub bietet.11
Perclose ProGlide™ Nahtverschlusssystem (SMC)
- Das Perclose™ ProStyle™ System verschließt die Punktionsstelle mit der bewährten, nicht-maskierenden perkutanen Naht. Die primäre Wundheilung wird durch diesen Verschluss gefördert1 und eine direkte Repunktion ist möglich.
- Dieses System hat die breiteste Indikationsstellung*, es kann für arterielle Schleusen in den Größen 5 F bis 21 F2 (max. 26 F Außendurchmesser4) und venöse Schleusen in den Größen 5 F bis 24 F3 (max. 29 F Außendurchmesser4) eingesetzt werden.
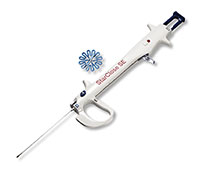
StarClose SE™ Gefäßverschlusssystem (VCS)
- Das StarClose SE™ Gefäßverschlusssystem kann bei Einführschleusen von 5 F bis 6 F nach arteriellen Punktionen der Femoralis eingesetzt werden und bietet einen sicheren10, einfachen und extravaskulären perkutanen Verschluss bei diagnostischen oder interventionellen Verfahren.
Prostar XL™ perkutanes Gefäßchirurgiesystem (PVSS)
- Das perkutane Nahtverschlusssystem Prostar XL™ ist für den Einsatz bei Schleusen von 8,5 F bis 24 F zugelassen. Zwei geflochtene Fäden ermöglichen einen sicheren Verschluss von Zugangsstellen an der Arteria femoralis. Im Vergleich zur manuellen Kompression verkürzt das perkutane Gefäßchirurgiesystem Prostar XL™ die Zeit bis zur Hämostase, Mobilisierung und Entlassung5.
Kompressionshilfesysteme
FemoStop™ Gold Kompressionshilfesystem
Das FemoStop™ Kompressionshilfesystem ermöglicht die Kompression der Arteria oder Vena femoralis ohne direkten Patientenkontakt für ein präzises Hämostasemanagement und Patientenkomfort.
- Der verstellbare Gurt sitzt sicher, sodass kleine Bewegungen des Patienten nicht zu einem Verrutschen des Systems führen und der Patient bequem liegen kann.
- Kompression ohne direkten Patientenkontakt
- Ermöglicht die gleichzeitige Überwachung mehrerer Patienten und erhöht so die Effizienz des Personals.
- Minimiert die Gefährdung des Personals durch Kontakt mit Blut und reduziert die Ermüdung von Nacken, Arm und Handgelenk.
RadiStop™ Kompressionshilfesystem
Das RadiStop™ Kompressionshilfesystem bietet nach der Kanülierung der Arteria radialis eine freihändige und zuverlässige Kompression sowie bessere Abstützung der Hand des Patienten für mehr Komfort.
- Die Platte stützt und verteilt den Druck über die Rückseite des Handgelenks, um sicherzustellen, dass der venöse Blutfluss nicht behindert wird.
- Der Anwender kann das RadiStop™ System vor, während und nach dem Eingriff einsetzen, um das Handgelenk in einer Position zu fixieren, wodurch der Zugang zur Arteria radialis erleichtert wird.
Literaturhinweise
*Im Vergleich zu Angio-Seal‡, ExoSeal‡, FemoSeal‡, InClosure‡, MANTA‡, Mynx‡, PerQseal‡, Vascade‡, Velox CD‡, X-Seal‡. Archivierung der Daten durch Abbott.
- Primäre Wundheilung wird dadurch erreicht, dass die Gefäßränder der Punktionsstelle direkt zusammengeführt werden. Dies kann mit Nahtmaterial und anderen Methoden erreicht werden. Advances in Skin & Wound Care: Healing by Intention. Salcido, Richard. 2017.
- Bei arteriellen Schleusengrößen über 8 F sind mindestens zwei Systeme und die Preclose-Technik erforderlich.
- Bei venösen Schleusengrößen über 8 F ist mindestens ein System und die Preclose-Technik erforderlich.
- Max. Außendurchmesser 26 F = 0,340 Zoll = 8,62 mm; max. Außendurchmesser 29 F = 0,378 Zoll = 9,59 mm. Durchführung der Tests und Archivierung der Daten durch Abbott.
- Baim, Donald S. et al „Suture-mediated closure of the femoral access site after cardiac catheterization: results of the suture to ambulate and discharge (STAND I and STAND II) trials“. American Journal of Cardiology 85.7 (2000): 864–869.
- Perclose ProGlide™ Versus Surgical Closure Outcomes – Real World Evidence. Schneider, Darren B; Krajcer, Zvonimir et al. LINC 2018
- The Use of the Perclose ProGlide Suture Mediated Closure (SMC) Device for Venous Access-Site Closure up to 24F Sheaths. KAR, Saibal; Hermiller, James et al. CRT 2018.
- Feasibility and Safety of Same Day Discharge for Patients Undergoing Atrial Fibrillation (AF) Ablation in a Community Hospital Setting. HRS 2020 Poster.
- Verma S. Same-Day Discharge for AF Ablation: What Have We Learned – EP Lab Digest – August 2020.
- Burke et al. StarClose Vascular Closure System (VCS) is Safe and Effective in Patients Who Ambulate Early Following Successful Femoral Artery Access Closure – Results from the RISE Clinical Trial. CCI 2012, 80:45–52.
- Durchführung der Tests und Archivierung der Daten durch Abbott.
MAT-2110306 v1.0